Fragen zur Sicherheit der Diabetestechnologie
1. „Wird während eines Fluges mit einem Verkehrsflugzeug die Insulinabgabe von Insulinpumpen verändert?“
Seit dem EASD-Kongress im September 2024 in Madrid gab es zahlreiche Diskussionen darüber, ob Insulinpumpen während eines Fluges unerwünschte oder unkorrekte Insulindosen abgeben [1]. Ursache dafür war die Vorstellung von Ergebnissen einer Arbeitsgruppe der „European Union Aviation Safety Agency“ (EASA), also einer Organisation, die sich mit Sicherheitsaspekten während eines Passagierfluges beschäftigt. Das umfasst damit auch die Nutzung medizinischer Technologien im Flugzeug.Technischer Hintergrund zu Druckverhältnissen im Flugzeug
Hintergrund ist, dass im Flugzeug der Kabinenunterdruck heruntergeregelt wird auf einen Wert, der einer Höhe von 8000 Ft, also 2.438 m über dem Meeresspiegel entspricht. Auf Meeresspiegelhöhe beträgt der äußere Luftdruck 760 Torr (gleich 1.013 mbar, gleich 760 mmHg, gleich 101,3 MPa, gleich 1 atm). Das ist der Druck, den das Gewicht der Erdatmosphäre auf die Erdoberfläche in Meeresspiegelhöhe ausübt. Mit wachsender Höhe ist die Masse der Atmosphäre auf den z.B. auf einem Berg stehenden Betrachter geringer, also auch der Druck auf diesen.Ein Flugzeug, das sich in der Höhe befindet ist folglich einem geringeren äußeren Luftdruck ausgesetzt. Nach der barometrischen Höhenformel sind das in 6.000 m Höhe noch ca. 350 Torr (gleich 46,6 MPa) und in 10.000 m Höhe ca. 200 Torr (= 26,7 MPa). Damit erhöht sich also mit zunehmender Höhe der Druckunterschied zwischen dem Innenraum des Flugzeugs und der äußeren Welt. Desto größer dieser Unterschied ist, desto kräftiger muss das Material des Flugzeugrumpfes sein, desto schwerer wird das Flugzeug werden. Um das Verhältnis von gewünschter Flughöhe, Rumpfstärke und der Verträglichkeit der Passagiere zu optimieren, wird der Kabineninnendruck auf den Wert von 560 Torr (= 74,6 MPa) geregelt (Abb. 1).
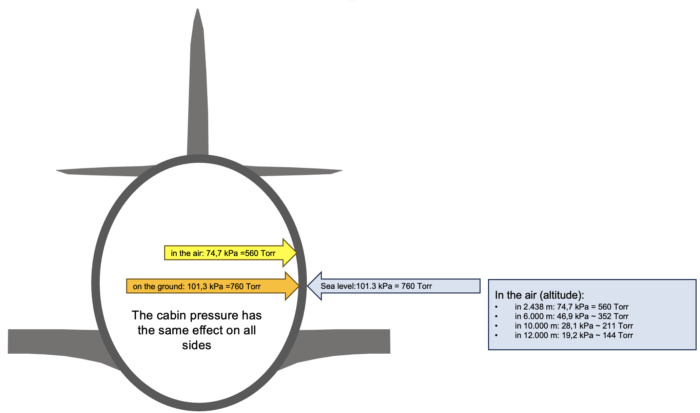 Abb. 1: Druckverhältnisse in und außerhalb eines Verkehrsflugzeuges. Der Luftdruck in der Kabine wird heruntergeregelt, damit der Druckunterschied zur äußeren Umwelt nicht zu groß ist. Für die Fluggäste ist diese Druckregulierung unkritisch, auch wenn manche Menschen die Druckveränderungen bemerken, besonders bei Start und Landung kann es zu Missempfindungen in den Ohren kommen.
Abb. 1: Druckverhältnisse in und außerhalb eines Verkehrsflugzeuges. Der Luftdruck in der Kabine wird heruntergeregelt, damit der Druckunterschied zur äußeren Umwelt nicht zu groß ist. Für die Fluggäste ist diese Druckregulierung unkritisch, auch wenn manche Menschen die Druckveränderungen bemerken, besonders bei Start und Landung kann es zu Missempfindungen in den Ohren kommen.Auswirkungen des Luftdrucks im Flugzeug auf die Insulinabgabe
Nun herrscht im Reservoir der Insulinpumpe der Druck, bei dem sie befüllt wurde, also auf Meeresspiegelhöhe von 760 Torr (Bemerkung: nicht verwechseln mit dem Innendruck der Insulinpumpe; zwischen dieser und der Außenwelt wird technisch ein Druckausgleich realisiert). Legt man eine abgekoppelte Insulinpumpe während des Fluges ab, dann wird mehr Insulin herausfließen als eingestellt, aufgrund des Druckunterschieds zum herabgeregelten Kabineninnendruck.Experiment in einer hypobarischer Druckkammer Die Arbeitsgruppe der EASA wollte das nun überprüfen, indem sie Insulinpumpen in eine hypobarischer Druckkammer und die Druckverhältnisse während eines normalen Verkehrsfluges nachahmte, nämlich 550 Torr (=73,3 MPa). Natürlich gaben die Pumpen mehr Insulin ab, als eingestellt. Das kommt zustande, weil der Drück außerhalb des Systems geringer war als darin (760 Torr = 101,3 MPa). Dieses Ergebnis wurde auf dem EASD präsentiert und sorgte für Beunruhigung [1].
Keine erhöhte Insulinabgabe durch Insulinpumpen im Flugzeug
Allerdings handelte es sich bei diesem Druckkammerexperiment um einen in-vitro-Versuch, der überhaupt nicht dem Anwendungsfall entspricht. Im Normalfall befindet sich das Infusionsset nämlich nicht an der Luft, sondern im Unterhautfettgewebe und dort herrscht ein Filtrationsdruck, der den Flüssigkeitsaustausch im Gewebe bestimmt. Dieser liegt ca. 10 mmHg = 10 Torr höher als der Luftdruck auf Meeresspiegelhöhe. Egal wie sich der äußere Luftdruck verringert, ein im Gewebe sitzendes Infusionsset spürt immer diesen Gegendruck. Es kann im Anwendungsfall also nicht zu einer erhöhten Insulinabgabe kommen, wenn der Kabineninnendruck im Flugzeug gesenkt wird.Nun ist das System Insulinreservoir, Infusionssetanschluss, Infusionsset, Kanüle allerdings nicht so dicht, dass der Druck darin nach dem Start des Flugzeuges bei 760 Torr bleibt. Mit einer gewissen zeitlichen Verzögerung passt sich dieses an den äußeren Luftdruck an. Dann ist der Druck aus dem System erst recht geringer, als im Gewebe, kann also erst recht keine zusätzliche Insulinabgabe bewirken.
Luftblasen im Reservoir können sich während des Flugs bilden
Allerdings tritt ein weiterer Effekt auf, nämlich ein Ausgasen“. Mit abnehmendem Luftdruck entstehen nach dem physikalischen Gesetz nach William Henry in Flüssigkeiten, also auch in Insulin Luftblasen. Diese wachsen mit abnehmendem Druck. Im schlimmsten Fall könnte ein geringer Insulinmangel auftreten. Relevant wäre dieser Effekt insbesondere, wenn die Luftblase im Reservoir größer würde als der Durchmesser der Ampulle. Auch sollte vermieden werden, dass die Luftblase in das Infusionsset befördert wird. Dazu sollte das Tragen der Pumpe mit der Ampullenöffnung nach oben vermieden werden. Besonders Menschen mit sehr geringem Insulinbedarf könnten bei austretenden Luftblasen ein Problem bekommen, weil damit eine kleine Insulinlücke entstehen würde.Ergebnisse aus der realen Welt: Piloten mit Insulinpumpe
Den praktischen Anwendungsfall prüfte die EASA-Arbeitsgruppe anhand von Real-World-Daten [2]. In dieser kurz nach dem EASD vorgestellten Arbeit wurde neben den bereits diskutierten Druckkammerergebnissen in-vitro Ergebnisse von Piloten mit Diabetes vorgestellt, die eine Insulinpumpe für ihre Therapie nutzen und über ein ärztliches Attest zum Fliegen von Flugzeugen verfügen.Für diese Nutzergruppe wurden die Ergebnisse von 4.656 gemessenen Glukosewerten während 2.345 Flugstunden bei 1.081 Flügen ausgewertet. Es lagen nur 33 Glukosemessergebnisse (0,7 %) außerhalb eines akzeptablen sicheren Wertebereichs von 90-270 mg/dl (5,0-15,0 mmol/l). Nach dem Flugstart wurde in keinem einzigen Fall ein kritischer Abfall der Glukosewerte beobachtet. Ebenso wenig wurden während des Fluges Glukosewerte im Bereich ≤72 mg/dl (4,0 mmol/l) beobachtet. Im Vergleich zu denjenigen Piloten, die eine intensivierte Insulintherapie (ICT) unter Verwendung von Spritzen oder Insulinpens durchführten, wiesen Piloten die eine Insulinpumpe verwendeten, mehr Werte im akzeptablen Glukosebereich auf, d.h. weniger Werte außerhalb des Glukosezielbereichs. Diese wiesen auch eine bessere glykämische Kontrolle während der Flüge auf.
Die Autoren werten dies als Beleg dafür, dass die Verwendung von Insulinpumpen angesichts ihrer klinischen Vorteile auch im Flugzeug befürwortet werden kann.
Studie mit Patienten in einer Druckkammer
Zur Sicherung der Erkenntnisse wurden weitere Untersuchungen in der hyperbaren Kammer vorgenommen. Dazu begaben sich insgesamt sechs Personen mit Typ-1-Diabetes, behandelt mit einem AID-System (Medtronic 780G/ SmartGuard/Guardian 4: n= 4; Omnipod DASH/ Android APS/ Dexcom G6: n=1; Ypsomed Pump/ CamAPS/Dexcom G6: n=1) in die Kammer [3]. Darin wurden Kabinendrücke von 550 mmHg und 750 mmHg simuliert. Die Insulinpumpen waren mit dem Körper des Patienten verbunden. Während der Lebensmittelabstinenz war der Glukosespiegel bei 72 mg/dl (4 mmol/l) stabil. Um einen strengen Fasten- und post-prandialen Glukosebereich über die verschiedenen Druckeinstellungen hinweg aufrechtzuerhalten, verabreichte das AID wie erwartet Insulin. Es wurden keine offensichtlichen Probleme bei der Insulinabgabe und den daraus resultierenden Glukosewerten festgestellt.Weitere detaillierte Untersuchungen führte das EASA Diabetes Consortium in einer randomisierten kontrollierten Crossover-Studie durch [4]. Die Testgruppe befand sich in der Vakuumkammer bei 550 mmHg (Simulation der Bedingungen des kommerziellen Flugs) und die Kontrollgruppe bei 750 mmHg. In der Doppelisotopenstudie wurde der Einfluss des Umgebungsdrucks auf die Glukoseentsorgung, endogene Glukoseproduktion, das Aussehen von Kornglukose und die Insulinkonzentrationen bei den sechs männlichen Studienteilnehmern untersucht. Auch in diesen Experimenten wurde aufgrund der Druckunterschiede bei Verwendung der Insulinpumpen kein Einfluss auf den Glukosespiegel festgestellt. Die Autoren stellten auch hier fest, dass es keine Hinweise darauf gibt, dass die Insulinpumpentherapie ein Risikofaktor für Passagierflüge darstellt.
Zusammenfassung
Eine unerwünschte Insulinabgabe aus Insulinpumpen durch Druckänderungen im Flugzeug ist nicht zu erwarten, eine Luftblasenbildung dagegen schon. Insgesamt zeigen alle anwendungsrelevanten Untersuchungen, dass die Sicherheit von Insulinpumpen auf Passagierflügen gewährleistet ist [5].
Literatur:
[1] Fan K, Paterson M, Manoli A et al. for EASA Diabetes Consortium. Simulated commercial flights and the effects of atmospheric pressure changes on insulin pump delivery. Diabetologia 2024;67(Suppl 1):S400.
[2] Garden GL, Fan KS, Paterson M, Shojaee-Moradie F, Borg Inguanez M, Manoli A, Edwards V, Lee V, Frier BM, Hutchison EJ, Maher D, Mathieu C, Mitchell SJ, Heller SR, Roberts GA, Shaw KM, Koehler G, Mader JK, King BR, Russell-Jones DL; EASA Diabetes Consortium. Effects of atmospheric pressure change during flight on insulin pump delivery and glycaemic control of pilots with insulin-treated diabetes: an in vitro simulation and a retrospective observational real-world study. Diabetologia. 2025 Jan;68(1):52-68. doi: 10.1007/s00125-024-06295-1. Epub 2024 Nov 4. PMID: 39496965; PMCID: PMC11663189.
[3] Fan KS, Shojaee-Moradie F, Manoli A, Baumann PM, Koehler G, Edwards V, Lee V, Mathieu C, Mader JK, Russell-Jones D; EASA Diabetes Consortium. The Feasibility of an Experimental Hypobaric Simulation to Evaluate the Safety of Closed-Loop Insulin Delivery Systems in Flight-Related Atmospheric Pressure Changes. Diabetes Technol Ther. 2025 Feb;27(2):128-133.
[4] Fan KS, Shojaee-Moradie F, Jeivad F, Manoli A, Haidar A, Borg Inguanez M, Sammut F, Koehler G, Edwards V, Lee V, Falinska A, Bawlchhim Z, Mader JK, Umpleby AM, Russell-Jones D; European Union Aviation Safety Agency (EASA) Diabetes Consortium. A Dual Stable Isotope Study of the Effect of Altitude and Simulated Flight on Glucose Metabolism in Type 1 Diabetes: A Randomized Crossover Study. Diabetes. 2025;74(8):1367-1373. doi: 10.2337/db25-0004.
[5] Thomas A, Heinemann L. Do Insulin Pumps Dispense Unwanted or Incorrect Insulin Doses During a Flight? Journal of Diabetes Science and Technology. Paper accepted, Publication will be in 2026.
2. „Wie verhält sich Diabetestechnologie bei elektromagnetischen Feldern (EMF)?“
Menschen mit Diabetes, die für ihre Behandlung Diabetestechnologie verwenden, aber auch medizinisches Personal, Arbeitsmediziner und Arbeitgeber haben regelmäßig Anfragen bezüglich der Nutzung von Insulinpumpen, Glukosesensoren (CGM – Systeme) und AID-Systemen (AID – automated insulin delivery) im beruflichen Umfeld. Insbesondere gibt es Anfragen, wie die Funktion einer Insulinpumpe möglicherweise beeinträchtigt wird, wenn diese starken elektromagnetischen Feldern ausgesetzt wird. Beispiele sind:- Können Elektroschweißarbeiten durchgeführt werden, wenn der Ausführende eine Insulinpumpe trägt?
- Kann ein ein Auszubildender in einer Ausbildungswerkstatt mit einem AID-System Mechatroniker lernen und als solcher arbeiten, wenn er Elektroautos reparieren und warten soll?
- Ähnliche Anfragen betrafen den Aufladevorgang von Elektroautos an Schnellladesäulen.
“Elektromagnetischen Störfestigkeit“ von Diabetestechnologie
In den Bedienungsanleitungen zu den Medizinprodukten und anderen Unterlagen der Hersteller finden sich Datenangaben zur „Elektromagnetischen Störfestigkeit“ der Produkte [1, 2]. Die Informationen zur elektromagnetischen Störfestigkeit sind wichtig für eine Abschätzung des Einflusses von EMF aus der Umgebung auf die Funktion der Diabetestechnologieprodukte.Mit dem Verweis auf die Nutzungsbedingungen übernehmen die Hersteller keine Haftung für ihre Produkte, wenn deren Funktion durch zu starke EMF gestört wird und die Nutzer dadurch zu Schaden kommen. Allerdings ist es für „Laien“ nicht gerade einfach die Stärke von EMF einzuschätzen. Von Elektrotechnikern, Elektroingenieuren, Physikern und berufsverwandten Experten einmal abgesehen, trifft dies de facto auf fast alle anderen Nutzer von Diabetestechnologie zu, sowohl auf Menschen mit Diabetes, als auch die Mitglieder der Diabetes-Teams. Um die Anwendbarkeit von Medizinprodukten für die Diabetestherapie in Anwesenheit von EMF zu charakterisieren, werden im Folgenden beispielhaft die Daten für Insulinpumpen der Firma Medtronic angeführt [1,2].
Normen für die elektromagnetische Verträglichkeit (IEC)
Nach den Normen für die elektromagnetische Verträglichkeit (IEC-Normen) von Medizinprodukten müssen Insulinpumpen in Anwesenheit von elektrostatischen Feldern bis zu einer Feldstärke von 10 V/m (Volt pro Meter) zuverlässig arbeiten [3]. In Abhängigkeit von der Frequenz des Feldes errechnen sich daraus einzuhaltende Mindestabstände, die in den Handbüchern aufgeführt sind.Elektrische Felder induzieren selbst ebenfalls einen magnetischen Fluss, der sich störend auf Insulinpumpen auswirken kann. Es gilt zu differenzieren zwischen der magnetischen Feldstärke (welche ein Objekt im Feld spürt, gemessen in Ampere pro Meter (A/m)) und der magnetischen Flussdichte (das ist die magnetische Induktion, gemessen in Tesla (T) bzw. Gauß (Gs)). Der mathematische Zusammenhang zwischen diesen Größen lautet:
Magnetischer Flussdichte = Konstante (magnetische Permeabilität) x Magnetische Feldstärke.
Entsprechend der IEC-Norm IEC 61000-4-8 muss für eine Insulinpumpe eine elektromagnetische Störfestigkeit bis zu einer Magnetfeldstärke von 400 A/m (Ampere pro Meter) über eine Expositionszeit von 60 Sekunden gegeben sein (kurzzeitig über 3 Sekunden: 4000 A/m) [3]. Umgerechnet in die magnetische Flussdichte bedeutet dies:
die Störfestigkeit beträgt 5 x 10-6 Tesla = 0,05 Gauß.
Getestet wird diese bei den Pumpen sogar bis 6 x 10-4 Tesla = 6 Gauß. Bis zu diesem Wert ist die Funktionsfähigkeit der Insulinpumpen garantiert.
Um die im Alltag nicht so oft gebräuchliche physikalische Größe Gauß zu illustrieren, hier einige Beispiele:
- kleine Magneten weisen eine magnetische Flussdichte von 1 Gs auf, ein größerer Hufeisenmagnet eine von 10 Gs,
- das Erdmagnetfeld in mittleren Breitengraden der Erde beträgt 0,3-0,5 Gs
- bei einem MRT-Gerät (Magnetresonanztomographie) lieg die Feldstärke zwischen 5.000 bis 50.000 Gs.
Insulinpumpe und elektromagnetische Felder (EMF) im Beruf
Es ist wichtig die abstrakten Erläuterungen mit Alltagssituationen zu illustrieren, um daraus praktische Verhaltensweisen ableiten zu können.Wie eingangs erwähnt, betreffen viele Anfragen die Ausübung von Berufen, bei denen starke EMF auftreten. Zum Beispiel kann dies beim Elektroschweißen bedeuten, dass ein Pumpenträger die Insulinpumpe für die Zeit der Exposition durch das starke EMF während eines Elektro-Schweißvorganges ablegen sollte.
Therapeutisch ist das kurze Ablegen einer Insulinpumpe oder das Abkoppeln des Transmitters bei einem CGM-System unproblematisch, was viele Nutzer z.B. bei einem Saunabesuch, bei Sport mit Körperkontakt u.ä. ohnehin tun. Betrifft die Exposition jedoch den größten Teil des Arbeitstages, so ist zu entscheiden, ob der Beruf überhaupt ausgeübt werden sollte oder ob auf ein Therapiemanagement mit Insulinpumpen, CGM- oder AID-Systemen verzichtet werden muss.
Etwas anders ist die Situation, wenn während der Arbeit ein gewisser Abstand zu starken elektromagnetischen Expositionen (also den das EMF erzeugenden Quellen) eingehalten werden kann. Zur Illustration soll folgendes Beispiel dienen:
Ein junger Mann mit Typ-1-Diabetes, der für seine Diabetes-Therapie ein AID-System (z.B. von Medtronic) nutzt, wollte als Autoschlosser arbeiten und soll dabei Elektroautos reparieren. Folglich muss er auch die Batterien an einer Schnellladesäule aufladen. Solche Schnellladesäulen haben eine Ladeleistung von 40-120 kW (Kilowatt). Die magnetische Induktion B (die magnetische Induktion beschreibt die Erzeugung einer elektrischen Spannung in einem stromdurchflossenen Leiter) errechnet sich (nach den Maxwellschen-Gleichungen) zu:
B = µ x I / (2 x π x r)
Hierbei ist I die Stromstärke, r der Abstand von dem Leiter und µ die magnetische Feldkonstante.
Für die Magnetfeldstärke H gilt:
H = B / µ und damit
H = I / (2 x π x r).
Die Magnetfeldstärke H beträgt bei einem Abstand von 10 cm von dem stromdurchflossenen Kabel (die also in diesem Abstand auf das AID-System wirken würde)
– bei einer Stromstärke von 30 A: 47,8 A/m (Ampere pro Meter),
– bei einer Stromstärke von 50 A: 79,6 A/m.
Bei der Ladeleistung der Schnellladesäule und einer Spannung von 220 Volt fließt ein elektrischer Strom von 182-545 Ampere. Das bedeutet:
– bei einem Abstand von 10 cm beträgt die Magnetfeldstärke H = 290-867 A/m.
Nach der oben benannten IEC-Norm IEC 61000-4-8 muss eine elektromagnetische Störfestigkeit bis zu einer Magnetfeldstärke H von 400 A/m für eine Exposition über 60 Sekunden gegeben sein (kurzzeitig über 3 Sekunden: 4.000 A/m). Der MmD kann seine berufliche Tätigkeit also ausführen, er sollte aber nicht zu nah an das isolierte Elektrokabel kommen und wenn, dann nur für eine kurze Zeit. Größere Abstände sind dagegen unkritisch, bei einem Abstand von 1 m beträgt die Magnetfeldstärke H = 30-87 A/m, bei 50 cm H= 58-174 A/m.
Insulinpumpe und elektromagnetische Felder (EMF) im privaten Umfeld
Dass dieses Thema nicht nur das berufliche Umfeld betrifft, ist naheliegend, schließlich sind Menschen mit Diabetes, wie alle anderen Menschen auch, im Alltag mit EMF ausgesetzt. Folglich müssen Alltagsbedingungen bei der Nutzung von Medizinprodukten beachtet werden, so die EMF von Haushaltgeräten, Geräten für Heimwerkerzwecke, Magneten in Lautsprechern, WLAN-Router usw.Was ist bei Induktionsherd und Mikrowelle zu beachten?
Dabei kommt es grundsätzlich darauf an, wie die Feldlinien der EMF durch die Haushaltgeräte konstruktiv ausgeprägt wurden. Unproblematisch sind beispielsweise Induktionsherde, da die das Magnetfeld erzeugenden Spulen in diesen Herden so gestaltet sind, dass die größte Magnetfelddichte genau dort entsteht, wo der Boden des Topfes ist. In dem Boden entstehen EM-Wirbelfelder, die das Essen erwärmen, braten usw. Es entsteht dabei fast kein Streufeld. Außerdem nimmt dessen Stärke nach außen quadratisch mit dem Abstand ab (wie jedes Feld). Das heißt ein Abstand von 10-20 cm reicht aus um Störungen bei Medizinprodukten wie einer Insulinpumpe zu vermeiden, sicherer ist aber ein Abstand von 50 cm. Weder eine Insulinpumpe noch der Transmitter eines CGM-Systems sollten aber direkt über eine aktive Kochplatte gehalten werden.
Vergleichbar ist die Situation bei Mikrowellen-Geräten. Angaben dazu, wie groß der Abstand von diabetestechnologischen Medizinprodukten zu einem EMF sein sollten finden sich in untenstehender Tabelle. Dies sind Angaben zu Mindestabständen zu Konsumgütern, die EMF erzeugen. Größere Abstände vermindern immer die Gefahr einer Beeinflussung. Der Mindestabstand ist weiterhin abhängig von der Frequenz und der Energie des Quellfeldes. Smartphones arbeiten – je nach Typ – in einem Frequenzbereich von 1,8 bis 850 MHz, schnurlose Telefone im Haushalt von 1,9 bis 5,8 GHz. Von diesen gilt es einen Abstand von mindestens 30 cm einzuhalten. WLAN-Netzwerke arbeiten mit 2,4 GHz, von diesen sollte wegen der höheren Leistung ein Mindestabstand von 1 Meter eingehalten werden [1,2].
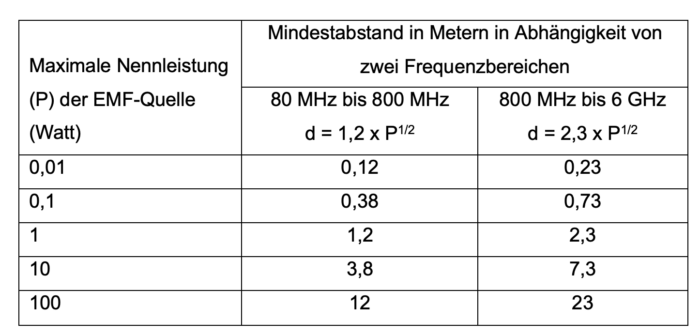
Tabelle 1: Angaben zum Mindestabstand zwischen Quellen von EMF (z.B. Hochfrequenzsendern im Haushalt) und beispielhaft einer Insulinpumpe (hier einer von MiniMed 640G, 670G, 780G). Der Abstand ergibt sich aus der Energie und der Frequenz des EMF (d-Abstand, P-Leistung, MHz – Megahertz, GHz – Gigahertz) [1,2]. Da andere Insulinpumpen und Geräte die gleiche IEC-Norm zu erfüllen haben, können diese Angaben als allgemeingültig angesehen werden.
Insulinpumpe und elektromagnetische Felder (EMf) im medizinischen Umfeld
Menschen mit Diabetes werden (wie andere Menschen auch) immer wieder einmal mit diversen medizinischen Untersuchungsmethoden konfrontiert. Ausgesprochen starke EMF können bei bildgebenden diagnostischen Verfahren im Krankenhaus auftreten. So darf eine Insulinpumpe keinesfalls in der Nähe eines MRT-Gerätes (Magnetresonanztomografie) kommen, da dieses ein EMF von bis zu 50.000 Gauß aufweist, d.h. 8.400-mal mehr als zulässig. Die Angaben entsprechen mittleren Werten, sowohl die Produkte selber als auch die äußere Technik betreffend. Solch starke EMF beeinflussen nicht nur die ordnungsgemäße Funktion solcher Insulinpumpen, sie können diese zerstören!Gerade unter solchen Umgebungsbedingungen sollten die Hinweise der Hersteller in den Unterlagen zu diesen Produkten beachtet werden. Bei starken EMF ist auch die Funktion der Transmitter von CGM-Systemen nicht gewährleistet. Schutzmaßnahmen vor starken EMFs wie die Abschirmung durch Metallfolien (zur Etablierung eines Faraday’schen-Käfig) oder von Magnetfeldern durch ferroelektrische Folien sind nicht zu empfehlen, weil der MmD nur schwer die Auswirkungen der Felder und den real erreichten Abschirmungsschutz abschätzen kann.
Erzeugung eines EMF durch die Diabetestechnologieprodukte selbst
Eher nebensächlich, aber doch zu beachten ist, dass Diabetestechnologie in der Regel elektrisch betrieben wird und damit selbst ein EMF erzeugt (die sogenannte elektromagnetische Emission). Diese ist sehr klein, kann aber hochsensible elektronische Technik beeinflussen. Beispielsweise könnte bei der Übertragung von Daten von einem CGM-System auf eine damit gekoppelte Insulinpumpe per Funkschnittstelle die elektronische Präzisionsmesstechnik in einem Labor gestört werden. Dazu ist die elektromagnetische Störfestigkeit dieser Messtechnik aus deren Herstellerunterlagen zu beachten [1,2].Theoretisch denkbar ist auch die Beeinflussung der Kommunikation von elektronischen Komponenten innerhalb eines Flugzeuges. Daher wird bei einigen CGM-Systemen empfohlen, diese in Flugzeugen auszuschalten, auch wenn deren geringe Sendeleistung bei der Datenübertragung keine Gefährdung der Flugsicherheit erwarten lässt.
Keine elektromagnetische Gefahr durch CGM-Systeme
Mitunter befürchten Menschen mit Diabetes, dass ihnen selbst die abgegebene Energie eines CGM-Transmitters schaden kann. Ein Vergleich mit der Energieabgabe bei der Nutzung eines Smartphones zeigt, dass die Datenübertragung eines CGM-Systems (mit Übermittlung eines Glukosewertes z.B. alle 5 Minuten (also 288mal am Tag) einem Äquivalent von etwa ca. 4 Sekunden telefonieren mit einem Smartphone pro Tag entspricht, also ausgesprochen niedrig ist. Beim FreeStyle Libre 3 mit der Übergabe eines Wertes einmal pro Minute wären dies 20 Sekunden Telefonierzeit mit dem Smartphone.Fazit: Besteht eine Gefahr für Verwender von Diabetestechnologie?
Diabetestechnologieprodukte, wie sie von Menschen mit Diabetes therapeutisch eingesetzt werden, tolerieren elektromagnetische Felder im Alltag über einen beachtlichen Bereich hinweg, ohne dass es zu einer klinisch relevanten Beeinflussung ihrer Funktion kommt. Die Sicherheitsrisiken sind unter normalen eher gering. Die noch zulässige Größe von externen EMF lassen sich in den Bedienungsanlagen der Produkte nachlesen. Für diesen Bereich gewährleistej die Hersteller ein sicheres Funktionieren der Produkte.Es gibt aber auch Sondersituationen, wie beispielsweise im beruflichen Umfeld. Hier ist zu klären ob „Störungen“ durch EMF auftreten können, wie groß der Abstand dazu zu halten ist, wie hoch dann noch die Stärke des EMF ist und ob ggf. die Diabetestechnologie abzulegen ist. Es gilt die MmD bei der Schulung zur Nutzung der jeweiligen Medizinprodukte darüber geeignet zu informieren und ihnen auch Hinweise zu den Angaben in den Bedienungsanleitungen zu geben. Schließlich können kompetente Informationen auch über die Hotlines der Hersteller eingeholt werden.
Literatur
[1] Medtronic. MINIMED™ 670G SYSTEM-BENUTZERHANDBUCH, Kapitel 16, Seite 362ff
minimed_670g_system_german_mmol_m974439a073doc_a_final_web.pdf , letzter Aufruf 09.03.2026 [2] Medtronic. MINIMED™ 780G SYSTEM-BENUTZERHANDBUCH
[3] Electromagnetic compatibility (EMC)- Part 4-8: Testing and measurement techniques – Power frequency magnetic field immunity test (IEC 61000-4-8:2009); https://www.beuth.de/en/standard/din-en-61000-4-8/133581594, last inspection 2021/11/25.
Kategorisiert in: News
Dieser Artikel wurde verfasst von Dr. Andreas Thomas










