Erläuterungen zur Wirkdauer der Insuline
Insuline werden s.c. (subkutan) gespritzt, das heißt ins Unterhautfettgewebe. Die Wirkdauer eines Insulins ist von seiner Dosis abhängig: Je höher die Dosierung, umso länger die Wirkdauer. Ein Normalinsulin kann bei hoher Dosierung viel länger als 4 Stunden wirken. Dasselbe gilt auch für Verzögerungsinsuline.Die im Internet und diversen Tabellen zu findenden Angaben sind nur Hinweise zu den Zeitbereichen, sie stellen keine exakten Zeiten dar. Die Initialwirkung des Insulins, das Eintreten des Wirkungsmaximums und die Wirkdauer sind dosisabhängig. Insbesondere kann die Wirkdauer der Insuline bei sehr hoher Dosierung sehr stark verlängert sein.
Die Herstellerangaben in den Gebrauchsinformation/Fachinformation beziehen sich auf „normale“ Insulindosierungen. Weiterhin ist zu beachten, dass in der Praxis eine Reihe von Unwägbarkeiten auftreten, die den Unterschied zu den in einem pharmakologischen Standardversuch ermittelten Werten begründen. Dies betrifft u.a. die Resorption des Insulins im Unterhautfettgewebe, welche z.B. von den Hautarealen (Bauch, Arm, Bein) und der Hauttemperatur abhängt. Auch spielt die Insulinresistenz des Menschen mit Diabetes eine Rolle, die bei/nach körperlicher Aktivität geringer ist. Dagegen ist sie z.B. bei Erkrankungen oder Erkältungen erhöht. Auch die Einnahme von Medikamenten wirkt sich aus. Es ist deshalb notwendig, die pharmakologischen Angaben zu den Insulinen nur als einen Wertebereich anzusehen.
Schließlich zeigen die nach einer Injektion/Infusion in den Unterlagen angegebenen Insulinspiegel nur die Pharmakokinetik des Präparates. Entscheidend ist die Wirkung des Insulins im individuellen Organismus des Betroffenen. Dabei ist zu beachten, dass das Insulin nur einer der Faktoren ist, die den Glukosespiegel beeinflussen. Es treten vielfältige Faktoren auf, von denen auf der Website „Making Sense of Diabetes“ der DiaTribe-Foundation allein 42 aufgeführt sind (Abb. T1D 1 [1]).

Abb. T1D 1: Einflussfaktoren auf den Glukosespiegel (nach [1])
Welche Insuline stehen zur Behandlung zur Verfügung?
1. Schnelle Insulinanaloga
Wie aus der Zusammenstellung unter der Überschrift „Geschichte des Insulins“ hervorgeht, wurden seit 1996 zahlreiche Analoginsuline für die Insulintherapie auf den Markt gebracht. Bei den kurzwirksamen Analoginsulinen bestand die Motivation insbesondere darin, den Wirkungseintritt zu beschleunigen und die Wirkungsdauer zu begrenzen. Dadurch konnte einerseits der Spritz-Ess-Abstand verringert werden, was insulinbehandelte Menschen mit Diabetes in die Lage versetzt, die Insulindosierung zeitnah mit dem Beginn der Mahlzeit vorzunehmen. Insbesondere bei Mahlzeiten in einem Restaurant ist das von Vorteil, erhöht sich damit die Wahrscheinlichkeit, das Mahl richtig einschätzen zu können. Andererseits verringert die kürzere Wirkdauer das Risiko von Insulinüberlappungen bei einem Insulinbolus, der ca. 2-3 Stunden nach einer vorher erfolgten Insulindosierung auftreten kann („Insulin on Board“).Das Prinzip der schnellen Analoginsuline
Das Prinzip der Herstellung kurzwirksamer Analoginsuline bestand dabei vordringlich in der Veränderung der Molekülstruktur:
In einer Lösung sind die Insulinmoleküle aneinandergelagert und bilden, wenn es sich um sechs Insulinmoleküle handelt sogenannte Hexamere, bei zwei Molekülen Dimere. Die Bindung der Hexamere erfolgt durch Zink-Ionen, was diese stabilisiert. Man kann durch Austausch einzelner Aminosäuren im Normalinsulin erreichen, dass diese Hexamere nach dem Spritzen im subkutanen Fettgewebe schneller zerfallen. Beim Insulin Glulisin wurde die Aminosäure Asparagin (an Stelle B3) gegen Lysin und Lysin (an Stelle B 29) gegen Glutaminsäure ausgetauscht. Beim Insulin Aspart konnte eine schnellere Monomer-Bildung durch Austausch der Aminosäure Prolin anstelle B 28 durch Asparaginsäure erreicht werden. Das erste schnellwirksame Analoginsulin Insulin Lispro stand ab dem Jahr 1996 zur Verfügung.
Ultra-schnell wirkende Analoginsuline
Eine noch schnellere Aufnahme in den Blutkreislauf der Insulinmoleküle kann auch durch Zusätze bei der Insulin-Formulierung erreicht werden z. B.: EDTA/Zitronensäure, Magnesium, Bio-Chaperone, Niacinamid. Der Zusatz von Niacinamid (Vitamin-B 3) zu Insulin Aspart führt zu einer schnelleren Resorption (Faster aspart, Fiasp). Dieses ultra-schnell wirksame Analoginsulin kam im Jahr 2017 auf den Markt.
Dagegen ist Lyumjev (Ultra rapid lispro) eine Insulin lispro-Formulierung, die Citrat und Treprostinil enthält. Citrat erhöht die lokale, vaskuläre Permeabilität. Treprostinil ist ein Prostacyclinanalog, welches eine Erweiterung der lokalen Blutgefäße bewirkt, um eine beschleunigte Absorption des Insulin lispro zu erreichen. Lyumjev ist seit dem Jahr 2020 verfügbar und bei Patienten mit Diabetes mellitus Typ 1 um 5 bis 6 min früher im Serum nachweisbar, was und führt in den ersten 15 min zu einer 7,2-mal höheren Insulinexposition führt. Mit diesen ultra-schnellen Analoginsulin lassen sich die postprandialen Blutzuckerspitzen besser einstellen und die Wirkdauer ist kürzer.
Während also bei den schnellwirksamen Analoginsulinen der Wirkungseintritt bei 10-20 min, das Wirkungsmaximum bei einer Stunde und die Wirkdauer bei 4-5 Stunden liegen, belaufen sich bei ultra-schnell wirkenden Analoginsulinen der Wirkungseintritt auf 5-10 min, das Wirkungsmaximum auf 45 min und die Wirkdauer auf 3-4 Stunden. Abb. T1D 2 zeigt diese Unterschiede anhand der postprandialen Glukosekonzentration nach Einnahme einer Standardmahlzeit und der subkutanen Injektion der schnellwirksamen Analoginsuline Humalog und NovoRapid bzw. der ultra-schnellwirksamen Analoginsuline Fiasp und Lyumjev [2].
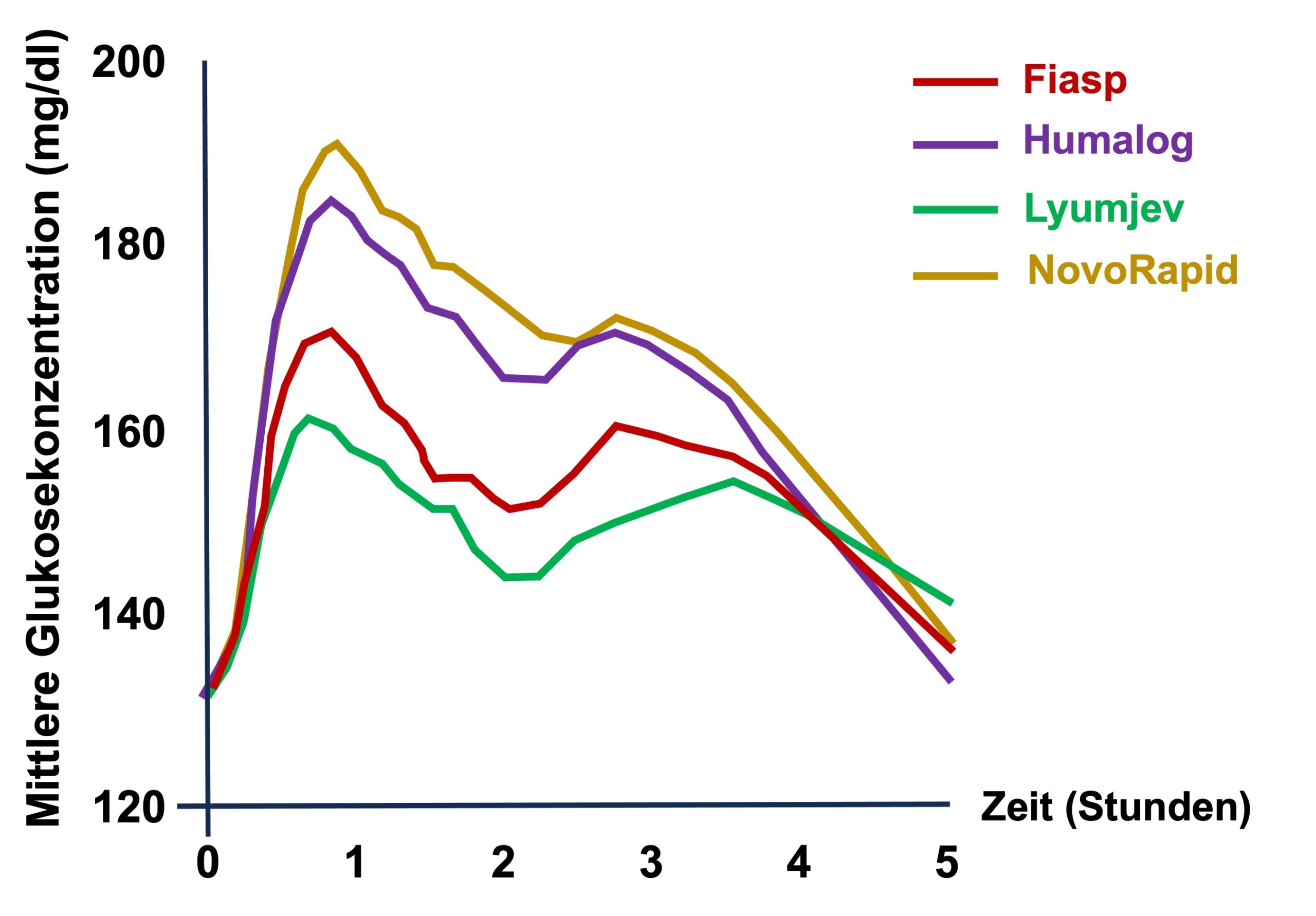 Abb. T1D 2: Vergleich der postprandialen Glukosekonzentration nach Einnahme einer Standardmahlzeit und der subkutanen Injektion der schnellwirksamen Analoginsuline (Humalog und NovoRapid) und der ultra-schnellwirksamen Analoginsuline Fiasp und Lyumjev [2]
Abb. T1D 2: Vergleich der postprandialen Glukosekonzentration nach Einnahme einer Standardmahlzeit und der subkutanen Injektion der schnellwirksamen Analoginsuline (Humalog und NovoRapid) und der ultra-schnellwirksamen Analoginsuline Fiasp und Lyumjev [2]In Deutschland erhältliche schnelle Analoginsuline sind:
- Humalog® / Liprolog® (Insulin lispro)
- NovoRapid® (Insulin aspart)
- Apidra® (Insulin glulisin)
- Insulin lispro Sanofi
- Insulin aspart Sanofi
- Fiasp® (Insulin faster aspart)
- Lyumjev® (Insulin rapid lispro)
Als ultra-kurzwirksame Analoginsuline sind in Deutschland erhältlich:
Daneben sind NovoRapid und Fiasp auch als PumpCard mit 1,6-ml-Füllungsvolumen für den Einsatz in Insulinpumpen erhältlich.
Eine Übersicht über die aktuellen Analoginsuline finden Sie hier auf diabetes-news
2. Humaninsuline
Weiterhin gibt es die kurzwirksamen Humaninsuline:- Huminsulin® Normal
- Actrapid®
Ein weiteres Humaninsulin ist das Pumpeninsulin
- insuman® Infusat U100
Bei den kurzwirksamen Humaninsulinen beträgt der Wirkungseintritt 20-30 min, liegt das Wirkungsmaximum bei 2 Stunden und die Wirkungsdauer bei 5-6 Stunden.
3. Basal-Insuline (Verzögerungsinsuline)
Bei den für die basale Insulingabe entwickelten Insulinen stand die Verlängerung der Wirkungsdauer im Mittelpunkt. Dies wurde bereits in den jungen Jahren der Insulintherapie angestrebt, um die Anzahl der täglichen, damals aufgrund noch dicker und wenig scharf geschliffener Kanülen schmerzhaften Insulininjektionen zu minimieren.Die Verlängerung der Wirkungsdauer des Insulins wird erreicht durch die Zugabe von Zink und/oder Neutrales Protein Hagedorn (NPH-Insulin) – aufgrund der Verbindung von Insulin mit Protamin. Diese Insuline sind trübe, da es sich nicht um eine Lösung, sondern um eine Suspension handelt. Sie müssen daher mindestens 20-mal geschwenkt (nicht geschüttelt) werden, damit sich eine gleichmäßige Verteilung der Insulinmoleküle ergibt. Ein solches NPH-Insulin stand erstmals ab 1936 zur Verfügung. Als Verzögerungsinsuline spielten sie eine wichtige Rolle bei der Abdeckung des nahrungsunabhängigen, basalen Grundbedarfs an Insulin im Rahmen der intensivierten-konventionellen Insulintherapie (ICT). Sie sind nach wie vor verfügbar.
Der Wirkungseintritt beginnt 1,5-2 Stunden nach der Injektion, das Wirkungsmaximum liegt bei 4-6 Stunden und die Wirkungsdauer bei 8-12 Stunden.
In Deutschland erhältliche NPH-Verzögerungsinsuline sind:
- Huminsulin® Basal (in der Konzentration U100 verfügbar in der 10-ml-Flasche, der Ampulle für Insulinpens und in Fertigpens)
- Berlinsulin® H Basal (in der Konzentration U100 verfügbar als Ampulle für Insulinpens)
- Protaphane® (in der Konzentration U100 verfügbar als Ampulle für Insulinpens und in Fertigpens)
4. Langzeit-Analoginsuline
Weil NPH-Insuline von vielen Patienten zweimal am Tag gespritzt werden mussten, stand in den letzten Jahrzehnten bei der Entwicklung von langwirksamen Analoginsulinen die weitere Verlängerung der Wirkungsdauer im Vordergrund.Durch Austausch einzelner Aminosäuren kann man auch erreichen das die einzelnen Insulinmoleküle länger im subkutanen Fettgewebe aneinanderhaften und verzögert in einzelne Insulinmoleküle zerfallen, die in den Blutkreislauf aufgenommen werden. Das erste Analoginsulin mit verlängerter Wirkdauer war Insulin Glargin, welches über 24 Stunden wirksam und seit dem Jahr 2000 verfügbar ist. Der Wirkungseintritt nach der Injektion liegt bei 1-2 Stunden. Nach Ablauf des Patentes sind chemisch gleiche Insuline, sogenannte „Biosimilars“, von anderen Firmen auf den Markt gekommen. Weiterhin kann durch Anhängen einer Fettsäurekette (Levemir/Degludec) zusätzlich noch eine verlängerte Wirkungsdauer erreicht werden, da diese Insuline im Blut an Albumin gebunden werden und langsam vom Albumin wieder an den Rezeptor abgegeben werden.
In Deutschland erhältliche Langzeit-Analoginsuline sind:
- Lantus® (verfügbar als 10-ml-Flasche, Ampulle für Insulinpens und im Fertigpen)
- Abasaglar® (Biosimilar, verfügbar als Ampulle für Insulinpens und im Fertigpen)
- Semglee (Biosimilar, verfügbar im Fertigpen)
- Tresiba® (Insulin degludec, als Penampulle in der Konzentration U100, als Fertigpen in der Konzentration U200), die Wirkdauer beträgt ca. 42 Stunden
- Levemir® (Insulin detemir in der Konzentration U100, verfügbar als Ampulle für Insulinpens und im Fertigpen. Dieses Insulin wird allerdings im Verlauf des Jahres 2025 vom Markt genommen), die Wirkungsdauer beträgt 19-26 Stunden
- Toujeo® (Biosimilar Insulin Glargin als Fertigpen in der Konzentration U300), die Wirkungsdauer beträgt 32 Stunden
Der Wunsch nach einer weiteren Verlängerung der Wirkungsdauer – möglichst bis zu einer Woche – führte zur Entwicklung ultra-lang wirkender Analoginsuline. Durch Austausch von Aminosäuren konnte verhindert werden, dass das Insulin zu schnell abgebaut wird und es dadurch stabiler ist. Das Insulin lässt sich somit in größeren Konzentrationen verabreichen und bleibt in der Blutbahn. Ein Speicherdepot in der Haut wird nicht gebildet. Im Blut ist das Insulin an Albumin gebunden. Das Insulin reagiert schwächer mit dem Insulinrezeptor. Durch diese Effekte wird eine längere Wirkungsdauer erreicht. Nach der ersten Injektion liegt bereits ein hoher täglicher Wirkspiegel vor, ohne eine starke Blutzuckerabsenkung. Es bildet sich ein Gleichgewichtszustand aus, der nach 3-4 Wochen erreicht ist. Mit einer Dosierung von 70 Einheiten pro Woche erreicht man ungefähr gleich große Dosierungen, die man mit einer Startdosis von Glargin erhält. Das auf dieser Basis verfügbare Insulin ist das:
- Awiqli® (Insulin icodec in der Konzentration U700 als Fertigpen), die Wirkdauer beträgt ca. 8 Tage)
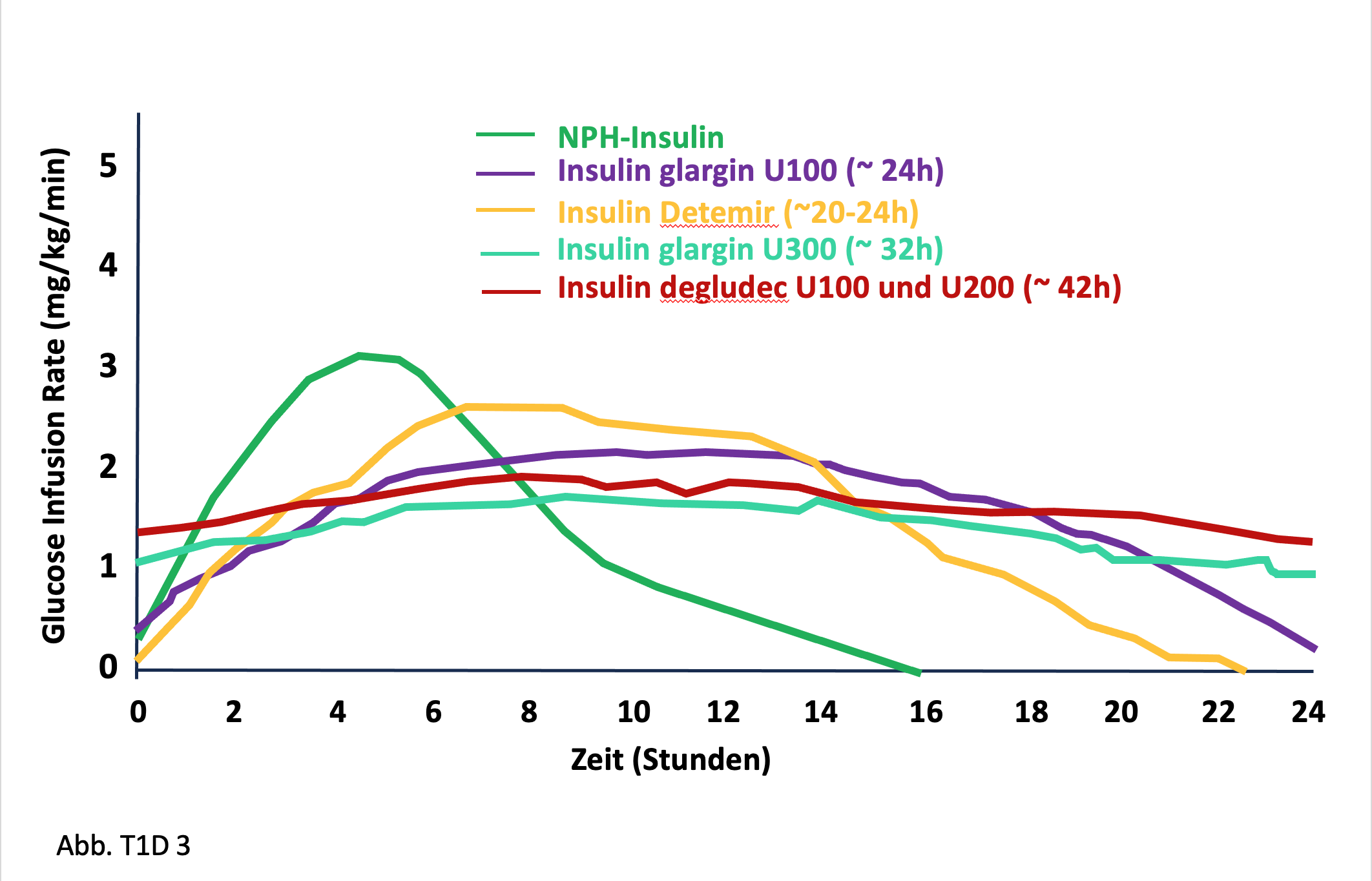 Abb. T1D 3: Wirkprofile verschiedener basaler Insuline (NPH -Insulin bzw. Analoginsuline) nach pharmakodynamischen Untersuchungen (Clamp-Versuche) [3]
Abb. T1D 3: Wirkprofile verschiedener basaler Insuline (NPH -Insulin bzw. Analoginsuline) nach pharmakodynamischen Untersuchungen (Clamp-Versuche) [3]5. Insuline in hoher Konzentration
Da die Adipositas immer mehr zunimmt, werden immer höhere Insulindosen zur Normalisierung des Blutzuckers notwendig. Dadurch ergibt sich ein Problem mit der Menge der Flüssigkeit, die an eine Stelle gespritzt wird. Die Insuline hatten alle bis vor kurzem noch eine Konzentration von 100 I.E./ml. Normalerweise sollte nicht mehr als 40 Einheiten subkutan an eine Stelle appliziert werden. Waren höhere Dosen notwendig, musste der Patient zweimal spritzen. Die Insulinhersteller haben daher Insuline mit einer höheren Konzentration entwickelt. So gibt es das Humalog auch in der Konzentration von 200 I.E./ml. In den USA sind sogar Insuline mit 500 I.E./ml zugelassen. Bei der Formulierung des insulin glargin auf eine Konzentration von 300 I.E./ml (Toujeo) sorgte die höhere Konzentration für eine Verlängerung der Wirkungsdauer auf 32 Stunden (bei der Konzentration von U100 beträgt diese 24 Stunden).6. Mischinsuline
NPH-Insuline und langwirksame Analoginsuline kommen bei der sogenannten BOT (Basal unterstützte orale Therapie) zum Einsatz. Wird mit Tabletten oder GLP-1 Rezeptoragonisten der individuell festgelegte HbA1c nicht erreicht, wird häufig im nächsten Schritt eine basal unterstütze orale Therapie (BOT) durchgeführt.Bei der Basis–Bolustherapie oder der intensivierten-konventionellen Therapie (ICT) werden Normalinsulin oder schnell wirksame Analoginsuline zu den Mahlzeiten appliziert sowie zusätzlich ein Basalinsulin.
Für ausgewählte, insbesondere ältere Patienten mit Typ-2-Diabetes gibt es zur Verringerung der Anzahl an Insulininjektionen und zur Vereinfachung der Therapie Mischinsuline. Mischinsuline sind eine vorgefertigte Mischung aus einem Humaninsulin oder einem schnellwirksamen Analoginsulinen und einem Basalinsulin. Die Applikation erfolgt in der Regel vor dem Frühstück und vor dem Abendessen. Aufgrund des Basalinsulinanteils in der Mischung besteht eine Insulinwirkung auch um die Mittagszeit, sodass der Insulinbedarf einer kleineren Mahlzeit mit abgedeckt ist. Allerdings werden mit Mischinsulinen keine physiologischen Insulinspiegel erreicht. Im Prinzip muss gegen den Insulinspiegel angegessen werden – in Zeiten, in denen er einen Überhang darstellt. Dies führt zu zusätzlicher Nahrungsaufnahme, was in der Festlegung der Kost berücksichtigt werden muss. Für Patienten mit Typ-1-Diabetes ist die Anwendung von Mischinsulinen obsolet und deshalb auf Sonderfälle beschränkt, die vom Diabetesteam im Zusammenspiel mit dem Patienten zu beurteilen sind.
Die in Deutschland erhältliche Mischinsuline existieren sowohl als Analoga-NPH-Mix:
- Humalog® /Liprolog® Mix 50 (in der Konzentration U100 verfügbar als Ampulle für Insulinpens und in Fertigpens)
- Humalog® /Liprolog® Mix 25 (in der Konzentration U100 verfügbar als Ampulle für Insulinpens und in Fertigpens)
- NovoMix® 30 (in der Konzentration U100 verfügbar als Ampulle für Insulinpens und in Fertigpens),
- Huminsulin® Profil III (in der Konzentration U100 verfügbar als Ampulle für Insulinpens und in Fertigpens)
- Berlinsulin® H 30/70 (in der Konzentration U100 verfügbar als Ampulle für Insulinpens)
- Actraphane® 30 (in der Konzentration U100 verfügbar als Ampulle für Insulinpens und in Fertigpens)
- Actraphane® 50 (in der Konzentration U100 verfügbar als Ampulle für Insulinpens)
7. Weitere Mischungen von Insulin
Schließlich gibt es noch die Kombination von lang- bzw. ultralang wirkenden Analoginsulinen mit einem GLP-1-Rezeptorantagonisten:- Suliqua® (Insulin glargin und Lixisenatid in einem Fertigpen)
- Xultophy® (Insulin degludec und Liraglutid, erhältlich nur über Auslandsapotheken)
8. Tierinsuline
Ebenfalls nur über Auslandsapotheken lassen sich Schweineinsuline beziehen. Dabei handelt es sich um die Insuline:- Normalinsulin Hypurin® Porcine Neutral U100
- NPH-Basalinsulin Hypurin® Porcine Isophane U100
- Mixinsulin Hypurin® Porcine 30/70 Mix U100
Literatur:
[1] 42 Factors That Affect Blood Glucose?! A Surprising Update | DiaTribe, letzter Zugriff: 26.05.2025
[2] Heise T, Linnebjerg H, Coutant D, et.al. Ultra rapid lispro lowers postprandial glucose and more closely matches normal physiological glucose response compared to other rapid insulin analogues: A phase 1 randomized, crossover study. Diabetes Obes Metab. 2020;22(10):1789-1798
[3] Basalinsulin bei Typ-2-Diabetes – Endokrinologie & Diabetologie , letzter Aufruf: 14.05.2025










