Viele “Insulinskeptiker” sind gar keine
Therapiebarrieren bei Diabetes
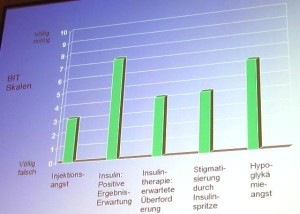
Viele Diabetiker stehen der angeratenen Insulintherapie gespalten gegenüber. Sie ahnen den Nutzen, haben aber Angst davor. Wie schwer vielen Patienten der Einstieg in eine Insulintherapie fällt, davon haben manche Ärzte gar keine Vorstellung, sagt Diplom-Psychologin Susan Woods. Sie selbst äußert dafür volles Verständnis: “Viele Patienten scheuen einen Eingriff in ihr Lebenskonzept, was psychologisch vollkommen verständlich und legitim ist. Sie möchten ihr Leben im Grunde so weiter führen wie bisher, ohne einschneidende Umstellungen, Diäten, Vorschriften, Einschränkungen. Sie fürchten, durch eine komplizierte Therapie fremdbestimmt zu werden.” Die Hürden vor der Insulintherapie Wovor der insulinpflichtig gewordene Diabetiker zurückscheut, weiß man aus Studien recht genau.- Die Angst vor der Injektion spielt meist keine so dominante Rolle, wie oft behauptet.
- Viele Patienten fürchten, dass sie der Umgang mit Spritzen und Insulineinheiten überfordert.
- Ähnlich viele fühlen sich stigmatisiert, wenn sie sich durch Spritzen oder Blutzuckermessen in der Öffentlichkeit als zuckerkrank “outen” müssen.
- Noch mehr Patienten haben Angst vor Unterzuckerungen (Hypoglykämien).
- Innerlich steht die Spritze symbolisch für eine unheilbar gewordene Krankheit.
- Viele Patienten verbergen ihr Gefühl von Scham, bei der Tablettentherapie, beim Abnehmen und all den anderen Ratschlägen “versagt” zu haben. Die Scham führt zur Verweigerung.
- Viele Patienten wissen nicht genug über Diabetes: In einer Studie glaubten 36% der neu diagnostizierten und 24% der länger erkrankten Patienten, die Krankheit gehe einfach vorüber. 22% nahmen an, Diabetes habe keinen wesentlichen Einfluss auf die Gesundheit. Und neuen von zehn waren sich nicht darüber bewusst, dass Diabetes die Lebenserwartung verkürzt. Warum also eine mühselige Therapie auf sich nehmen?
 Petrak et al, Psychosoziale Charakteristika von oral behandelten Patienten
mit wenig kontrolliertem Diabetes II, ADA 2006
Manche Ärzte bedrängen die Patienten
Unterm Strich haben die Patienten ein negatives Bild von den Veränderungen, die eine Therapieumstellung mit sich bringt. Ganz anders ihr therapeutisches Gegenüber. Der Arzt sieht medizinische Gründe: bessere Blutzuckerkontrolle, Vermeiden von Folgeschäden etc. Er will dem Patienten helfen, ihn motivieren, gewinnen, überzeugen, verändern. Er drückt ihm sein positives Bild der Therapie regelrecht auf. “Das macht die Kommunikation schwierig, weil sie auf verschiedenen Ebenen läuft”, so Woods. “Der Einstieg in die Insulintherapie ist bei psychologischen Widerständen eben ein psychologischer Vorgang, der vom Arzt Fingerspitzgefühl erfordert.” Der Arzt muss das negative Bild und die Angst des Patienten vor der Veränderung aufgreifen, um sie zu überwinden.
Empfehlungen richtig dosieren, nicht eintrichtern
Natürlich muss Beratung über medizinische Grundlagen sein (s.o.). Aber sie darf beim ambivalenten Insulinskeptiker nicht im Vordergrund stehen, ist Woods überzeugt. “Am ehesten wird diejenige Therapie umgesetzt, die einem Menschen ermöglicht, seinen Lebensplan weitgehend beizubehalten.” Das bedeutet eine Art Gratwanderung, vor allem, was die Basistherapie angeht. Sie verlangt vom Patienten – völlig zurecht und medizinisch gut begründet -, sich ausreichend zu bewegen, sich gesund zu ernähren und weitgehend Normalgewicht anzustreben. Die Insulintherapie ist im Vergleich kein so großer Einschnitt, wie viele Patienten glauben.
Petrak et al, Psychosoziale Charakteristika von oral behandelten Patienten
mit wenig kontrolliertem Diabetes II, ADA 2006
Manche Ärzte bedrängen die Patienten
Unterm Strich haben die Patienten ein negatives Bild von den Veränderungen, die eine Therapieumstellung mit sich bringt. Ganz anders ihr therapeutisches Gegenüber. Der Arzt sieht medizinische Gründe: bessere Blutzuckerkontrolle, Vermeiden von Folgeschäden etc. Er will dem Patienten helfen, ihn motivieren, gewinnen, überzeugen, verändern. Er drückt ihm sein positives Bild der Therapie regelrecht auf. “Das macht die Kommunikation schwierig, weil sie auf verschiedenen Ebenen läuft”, so Woods. “Der Einstieg in die Insulintherapie ist bei psychologischen Widerständen eben ein psychologischer Vorgang, der vom Arzt Fingerspitzgefühl erfordert.” Der Arzt muss das negative Bild und die Angst des Patienten vor der Veränderung aufgreifen, um sie zu überwinden.
Empfehlungen richtig dosieren, nicht eintrichtern
Natürlich muss Beratung über medizinische Grundlagen sein (s.o.). Aber sie darf beim ambivalenten Insulinskeptiker nicht im Vordergrund stehen, ist Woods überzeugt. “Am ehesten wird diejenige Therapie umgesetzt, die einem Menschen ermöglicht, seinen Lebensplan weitgehend beizubehalten.” Das bedeutet eine Art Gratwanderung, vor allem, was die Basistherapie angeht. Sie verlangt vom Patienten – völlig zurecht und medizinisch gut begründet -, sich ausreichend zu bewegen, sich gesund zu ernähren und weitgehend Normalgewicht anzustreben. Die Insulintherapie ist im Vergleich kein so großer Einschnitt, wie viele Patienten glauben.
- Die vermeintlich “schmerzliche Injektion” ist nach den ersten Erfahrungen kein Problem.
- Der Umgang mit Insulin und Pens und Einheiten lässt sich in Schulungen erlernen.
- Eine Insulintherapie ist eine “naturnähere” Behandlung als z.B. Sulfonylharnstoff-Tabletten.
- Unterzuckerungen sind zwar eine reale Gefahr der Insulintherapie (aber auch von Sulfonylharnstoff-Tabletten), aber ein lösbares Problem: Die Nutzen-Risiko-Abwägung fällt ab einem bestimmten Zeitpunkt zugunsten der Insulintherapie aus.
- Als Diabetiker ist man nicht stigmatisiert, sondern in guter Gesellschaft: “Millionen Leidensgenossen können nicht irren!”
Kategorisiert in: 2009, Nachrichten, vor 2010
Dieser Artikel wurde verfasst von admin










