Diabetes und Augenerkrankungen
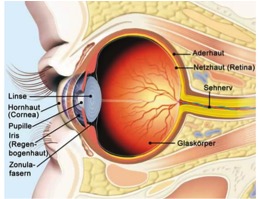
“Retinopathie” und „Makulopathie“ – was ist das?

Was ist eine Retinopathie bei Diabetes?
Die „Retinopathie“ ist bei Diabetes mellitus die häufigste Erkrankung der kleinen Gefäße („Mikroangiopathie“). Diese werden durchlässig, brüchig und platzen. Dadurch entstehen Flüssigkeitseinlagerungen und Blutungen in der Netzhaut, Gefäßverschlüsse und Sauerstoffmangel, im weiteren Bildung neuer brüchiger Gefäße, neue Blutungen und Ablösungen der Netzhaut.Die Retinopathie besteht bei etwa ¼ aller Menschen mit Diabetes mellitus.
Was ist eine Makulopathie bei Diabetes?
Bei der „Makulopathie“ beeinträchtigen Blutungen und Wassereinlagerungen die Mitte der Netzhaut, den Punkt des schärfsten Sehens.Dadurch wird das Sehen merklich beeinträchtigt: Typisch sind Einschränkungen des Lesens, Farbsinnstörungen, verschwommenes und verzerrtes Sehen.
Etwa 15% aller Menschen mit Diabetes mellitus sind von einer Makulopathie betroffen.
Erkennen einer Retinopathie und Makulopathie
Krankheitszeichen einer fortgeschrittenen Retinopathie und Makulopathie sind fleckförmige oder totale Verdunklung des Blickfeldes und verzerrtes oder verschwommenes Sehens: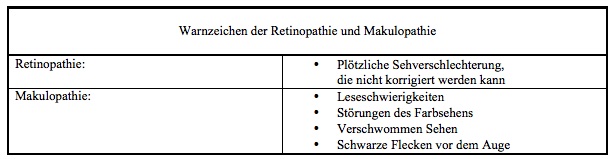
Warnzeichen einer Retinopathie und Makulopathie
Die Veränderungen der Retinopathie bemerken Betroffene erst, wenn bleibende Schäden vorhanden sind. Daher muss der Augenhintergrund regelmäßig beim Augenarzt kontrolliert werden. Wenn keine oder nur geringe Veränderungen vorhanden sind 1x pro Jahr, ansonsten halbjährig oder nach Empfehlung des Augenarztes. Die Häufigkeit und der Befund der augenärztlichen Untersuchungen sollte in den Gesundheitspass Diabetes eingetragen sein. Bei Verschlechterung oder Verbesserung der Blutzuckerwerte (z. B. Neueinstellung) können Sehstörungen auftreten, die durch Veränderungen des Flüssigkeitsgehalts der Linse bedingt sind. Diese sind nur vorübergehend und entsprechen keiner echten Schädigung.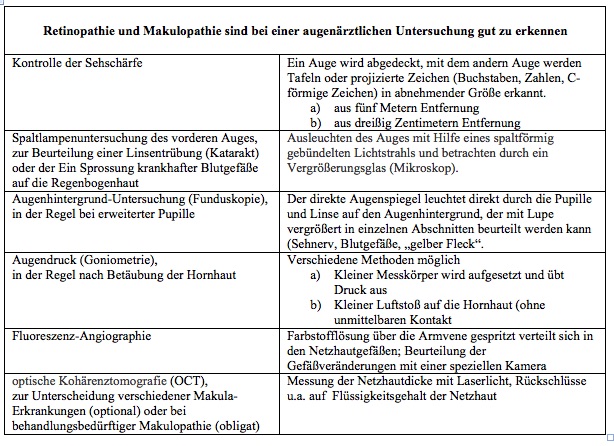
Diabetiker neigen verstärkt zu einer Linsentrübung (grauer Star, Katarakt).
Krankheitszeichen einer Katarakt sind Verlust der Sehschärfe und Trübung.Risikofaktoren für eine Retinopathie und Makulopathie
„Retinopathie“ und „Makulopathie“ sind typisch für lange bestehenden und schlecht behandelten Diabetes mellitus. Frühe Verschlechterungen bei gut eingestelltem Zucker sind selten.Weitere Risikofaktoren sind hoher Blutdruck, hohe Blutfette, bei Typ-1-Diabetes auch Rauchen. Außerdem treten sie typischer Weise in Phasen der Hormonumstellung, speziell bei einer Schwangerschaft auf: In dieser Phase sind besondere Untersuchungsintervalle erforderlich.
Die Behandlung einer Retinopathie und Makulopathie
Vorbeugung und BehandlungErwiesenermaßen beugt eine gute Zucker- und Blutdruckeinstellung der Entstehung einer Retinopathie oder Makulopathie vor. Gute Blutfetteinstellung und Nikotinverzicht haben ebenfalls positiven Einfluss. Ziel der Behandlung ist das Verhindern eines Sehverlustes und des weiteren Fortschreitens der Erkrankung.
Spezielle Behandlungen werden von Augenärzten durchgeführt.
Es gibt verschiedene Techniken, die in Abhängigkeit vom Stadium der Erkrankung eingesetzt werden:
1) Foto-/Laserkoagulation („panretinale“ oder „fokale“ Lasertherapie)
Durch eine künstliche Vernarbung der Netzhaut kann der Verlauf einer Retinopathie und Makulopathie günstig beeinflusst werden. Die Lasertherapie wurde 1959 in Deutschland entwickelt (von Meyer-Schweickert). Durch ihren Einsatz wird das Erblindungsrisiko bei Retinopathie und Makulopathie halbiert! Bei fortgeschrittener Schädigung werden große Teile der Netzhaut mit dem Laser verkocht („panretinale Lasertherapie“). Bei der Makulopathie wird versucht durch gezielte Laserpunkte speziell die Versorgung des Sehzentrums zu verbessern („fokale Lasertherapie“).
Ablauf einer Lasertherapie:
Die meist ambulant durchgeführte Untersuchung erfolgt bei weit getropfter Pupille und unter betäubenden Augentropfen. Ein dünn gebündelter Laserstrahl wird auf kleinste ausgewählte Bereiche der Netzhaut 1/10 Millimeter) geleitet. Dadurch entsteht eine kleine Vernarbung. Es verbessert sich die Durchblutung und Sauerstoffversorgung der gesunden Anteile. Entzündliche Veränderungen bilden sich zurück. Die Gefäßneubildung wird verhindert. Während der Behandlung empfinden Betroffen das Gefühl wie bei Fotographieren mit Blitzlicht, danach für wenige Minuten ein Blendungseffekt.
2) Die “intravitreale Medikamentengabe“
In besonderen Situationen (speziell beim „Makulaödem“) kann eine direkt in den Glaskörper eingebrachte medikamentöse Behandlung erfolgreich sein. Vorteile gegenüber einer Lasertherapie sind der raschere Wirkeintritt und die Sehverbesserung, ein möglicher Nachteil die begrenzte Wirkdauer. Die Wirkung dieser Methoden ist zum Teil noch Gegenstand aktueller Forschung.
Eingesetzte Medikamente:
1) Hemmer eines Wachstumsfaktors („VEGF-Hemmer), der zur Entstehung der Retinopathie und Makulopathie beitragen soll: Ranipizumab (Lucentis®), Aflibercept (Eylea®) und Bevacizumab (Avastin®) – letzteres nicht zugelassen, aus Kostengründen aber trotzdem verwendet („off-label-Therapie).
2) Kortisonpräparate: Dexamethason (Ozurdex®), Fluocinolon (Iluvien®)
Ablauf einer intravitreale Medikamentengabe:
Die meist ambulant durchgeführte Untersuchung erfolgt in einem operativen Eingriffsraum und unter betäubenden und desinfizierenden Augentropfen. Spezielle Medikamente werden in das Augeninnere, den Glaskörper gespritzt, der wie ein Medikamentendepot wirkt. Nach der Behandlung können harmlose Begleiterscheinungen auftreten, z.B. schmerzlose Blutung der Bindehaut, am Tag der Behandlung Rötungen und Reizungen der Bindehaut und Verschwommen sehen. Tage nach der Behandlung sind Kontrolluntersuchungen erforderlich, um mögliche Nebenwirkungen zu erkennen oder verhindern. Das Verfahren ist insgesamt sicher, mögliche Nebenwirkungen sind selten (Promille-Bereich).
3) Netzhautoperation
Die Netzhautoperation wird bei Blutungen, starken Gefäßneubildungen und Netzhautablösung angewandt, also bei bereits schwerer erkrankten Augen. Ziel ist das Vermeiden einer Erblindung. Durch eine kleine, operativ geschaffene Öffnung des Augapfels können mittels chirurgischer Instrumente oder Vereisungstechniken Blutungen und Trübungen aus dem Glaskörper des Auges entfernt, Gefäßneubildungen abgetragen und die Netzhaut wieder an die ernährende Aderhaut angelegt werden. In speziellen Fällen wird der Glaskörper komplett entfernt und ersetzt. Durch die dann klare Sicht ist gelegentlich eine zuvor nicht durchführbare Laserbehandlung möglich.
Alle genannten Methoden sind alleine oder ergänzend und kombiniert einsetzbar; der jeweilige Behandlungsplan wird in Abhängigkeit des Erkrankungsstadiums von spezialisierten Augenärzten festgelegt und durchgeführt.
Kategorisiert in: Folgeerkrankungen
Dieser Artikel wurde verfasst von admin